Kỹ thuật đặt nội khí quản tại phòng mổ là một trong những thủ thuật quan trọng và phổ biến nhất trong gây mê hồi sức, đảm bảo duy trì đường thở và cung cấp oxy hiệu quả cho bệnh nhân trong quá trình phẫu thuật. Việc thực hiện kỹ thuật này đòi hỏi sự chính xác cao, hiểu biết sâu về giải phẫu đường thở cũng như tuân thủ chặt chẽ các quy trình chuyên môn. Bài viết dưới đây sẽ cung cấp cái nhìn tổng quan về quy trình và chỉ định của kỹ thuật đặt nội khí quản tại phòng mổ, giúp đội ngũ y tế nâng cao hiệu quả thực hành lâm sàng và an toàn cho người bệnh.
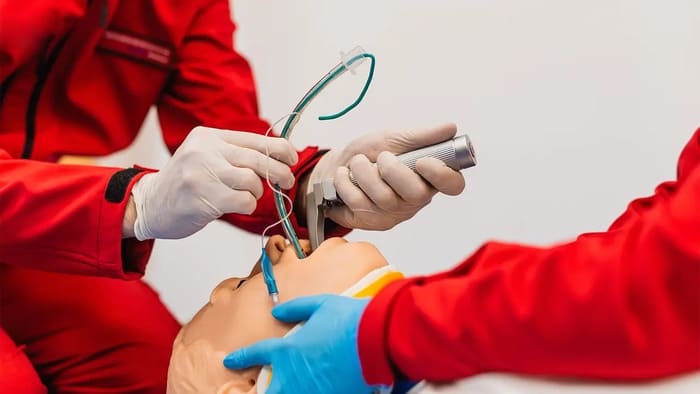
Đặt nội khí quản tại phòng mổ là kỹ thuật quan trọng trong gây mê, giúp duy trì đường thở và cung cấp oxy cho bệnh nhân khi phẫu thuật
Khái niệm và vai trò của kỹ thuật đặt nội khí quản
Đặt nội khí quản (Endotracheal Intubation) là thủ thuật đưa một ống nội khí quản qua miệng (hoặc mũi) vào khí quản để đảm bảo đường thở luôn được thông suốt. Việc này giúp duy trì quá trình thông khí và trao đổi khí trong suốt thời gian bệnh nhân mất phản xạ tự thở, đặc biệt là trong gây mê toàn thân.
Kỹ thuật này thường được thực hiện tại phòng mổ, phòng cấp cứu hoặc phòng hồi sức, nhưng trong bối cảnh bài viết này, ta sẽ tập trung vào kỹ thuật đặt nội khí quản tại phòng mổ. Vai trò của đặt nội khí quản trong gây mê phẫu thuật:
- Bảo vệ đường thở: Ngăn ngừa hít phải dị vật hoặc dịch tiêu hóa vào phổi.
- Thông khí và oxy hóa: Duy trì oxy hóa máu và thải CO₂ ra ngoài trong suốt quá trình gây mê.
- Hỗ trợ phẫu thuật: Tạo điều kiện thuận lợi cho phẫu thuật vùng ngực, bụng hoặc đầu cổ.
- Quản lý bệnh nhân nguy cơ cao: Đặc biệt cần thiết với bệnh nhân béo phì, bệnh lý đường hô hấp hoặc cần thời gian mổ kéo dài.
Các chỉ định đặt nội khí quản tại phòng mổ
Đặt nội khí quản không được thực hiện tùy tiện, mà phải dựa vào các chỉ định cụ thể. Dưới đây là những tình huống lâm sàng điển hình cần thực hiện kỹ thuật này:
Chỉ định bắt buộc
- Gây mê toàn thân kéo dài: Bệnh nhân trải qua cuộc phẫu thuật lớn (bụng, ngực, sọ não, tim mạch).
- Nguy cơ mất kiểm soát đường thở: Người có bất thường đường thở, béo phì, tụt lưỡi khi mê sâu.
- Nguy cơ trào ngược dịch tiêu hóa: Bệnh nhân có tiền sử trào ngược dạ dày thực quản (Gastroesophageal Reflux Disease – GERD), hẹp môn vị, đầy bụng.
- Tư thế mổ đặc biệt: Phẫu thuật ở tư thế ngồi, nằm nghiêng hay tư thế đầu thấp (Trendelenburg).
- Can thiệp xâm lấn vùng hô hấp: Phẫu thuật vùng họng, thanh quản, phổi.
Chỉ định tương đối
- Phẫu thuật ngắn nhưng bệnh nhân có bệnh lý nền nghiêm trọng (phổi tắc nghẽn mãn tính, suy tim).
- Mong muốn kiểm soát hô hấp chính xác hơn thay vì gây mê mặt nạ.
- Tiên lượng đặt nội khí quản khó, cần chủ động bảo vệ đường thở.
Chuẩn bị trước khi đặt nội khí quản
Việc chuẩn bị kỹ lưỡng là yếu tố quyết định sự thành công và giúp hạn chế các biến chứng trong quá trình đặt nội khí quản.
Đánh giá trước thủ thuật
- Khám đường thở: Đánh giá nguy cơ đặt nội khí quản khó qua các yếu tố như thang Mallampati, khoảng cách cằm – giáp, độ di động cột sống cổ,…
- Tiền sử bệnh nhân: Ghi nhận các thông tin như dị ứng thuốc, tiền sử đặt nội khí quản khó, các bệnh lý hô hấp, răng giả,…
- Kiểm tra dụng cụ: Đảm bảo đầy đủ và hoạt động tốt các dụng cụ gồm:
- Đèn soi thanh quản
- Ống nội khí quản với kích thước phù hợp
- Bóng Ambu
- Máy hút đàm
- Thuốc: Thuốc mê, giãn cơ, giảm đau, an thần
Chuẩn bị bệnh nhân
- Nhịn ăn ít nhất 8-12 giờ trước thủ thuật
- Giải thích quy trình cho bệnh nhân (nếu bệnh nhân tỉnh táo) để tạo sự hợp tác
- Thở oxy trước khởi mê nhằm dự trữ oxy
Quy trình kỹ thuật đặt nội khí quản tại phòng mổ
Dưới đây là các bước tiêu chuẩn để thực hiện kỹ thuật đặt nội khí quản tại phòng mổ một cách an toàn và hiệu quả:
Gây mê khởi đầu
- Thuốc giảm đau (nếu cần): Fentanyl
- Thuốc gây ngủ: Propofol, Thiopental, Etomidate, Ketamin
- Thuốc giãn cơ: Succinylcholine (khởi phát nhanh), Rocuronium, Vecuronium…
Lưu ý: Chỉ tiêm giãn cơ khi đã đảm bảo thông khí hiệu quả và có sẵn phương án xử trí đặt nội khí quản khó/không đặt được theo khuyến cáo ASA.
Gây tê tại chỗ (nếu cần thiết)
Dùng Xylocain 5% phun tại chỗ: Phun Xylocain 5% vào nắp thanh môn, dây thanh âm và khí quản, mỗi vị trí 1–2ml, tổng liều không vượt quá 3–4 mg/kg.
Thực hiện đặt nội khí quản
Đặt qua đường miệng
- Người thực hiện đứng đầu bệnh nhân, cầm đèn soi thanh quản tay trái, tay phải mở miệng bệnh nhân.
- Đưa đèn từ bên phải khoang miệng, gạt lưỡi sang trái, đẩy đèn đến mép gập lưỡi–nắp thanh quản.
- Nâng đèn nhẹ lên phía trước–trên để bộc lộ dây thanh âm.
- Dùng tay phải đưa ống nội khí quản vào qua miệng bên phải, hướng vào lỗ thanh môn.
- Khi cuff vượt qua dây thanh âm khoảng 2cm, ngừng đẩy.
- Bơm bóng cuff bằng bơm tiêm 10ml – vừa đủ để không rò khí.
- Rút đèn thanh quản nhẹ nhàng, giữ cố định ống bằng tay.
- Thông khí bằng bóng Ambu hoặc máy thở.
- Xác định vị trí đúng:
- Nghe phổi hai bên, hõm nách
- Không nghe ở vùng dạ dày
- Quan sát ETCO₂ > 30mmHg, SpO₂ (độ bão hòa oxy trong máu) ≥ 95%
- Sau khi xác định đúng vị trí:
- Cố định ống bằng băng dính hoặc dụng cụ.
- Đặt canuyn miệng phòng tránh cắn ống.
Đặt qua đường mũi (nếu chỉ định)
- Chọn mũi thuận (thường là bên phải), làm ẩm ống và gây tê niêm mạc mũi.
- Đưa ống nội khí quản qua mũi theo đường vuông góc với mặt phẳng mặt.
- Vừa xoay nhẹ vừa đẩy để tránh tổn thương niêm mạc.
- Khi ống vào đến 15–16cm, thực hiện soi thanh quản như đường miệng.
- Dẫn ống qua thanh môn như kỹ thuật đường miệng.
Duy trì mê
Tùy tình trạng bệnh nhân:
- Tự thở: Thuốc mê bay hơi qua bình chuyên dụng
- Thở máy/bóp tay:
- Thuốc mê đường hô hấp
- Thuốc giãn cơ duy trì
- Fentanyl hoặc opioid tiêm tĩnh mạch theo chỉ định
- Có thể dùng bơm tiêm điện
Theo dõi liên tục: Mạch, huyết áp, SpO₂, ETCO₂, PaCO₂
Rút ống nội khí quản
Tiêu chuẩn rút ống:
- Bệnh nhân tỉnh táo, làm theo y lệnh (mở mắt, há miệng, nhấc đầu giữ 5 giây)
- Tự thở đều, tần số > 14 lần/phút, thể tích khí lưu thông ≥ 8ml/kg
- SaO₂ ≥ 98%, huyết áp và mạch ổn định
- Độ hồi phục giãn cơ ≥ 90% (TOF ≥ 0.9)
Nếu không đủ tiêu chuẩn, đánh giá lại tác dụng thuốc mê/giãn cơ, xem xét dùng thuốc giải độc (Atropin, Neostigmin, Naloxon nếu cần)
Kỹ thuật rút ống:
- Hút sạch miệng–họng bằng ống hút vô khuẩn
- Hút ống dạ dày nếu có
- Tháo bóng cuff
- Đưa ống hút vô khuẩn vào trong ống nội khí quản
- Vừa hút vừa rút ống nhẹ nhàng
Theo dõi sau rút ống
- Đảm bảo bệnh nhân tỉnh, đường thở thông thoáng
- Theo dõi: Hô hấp, huyết áp, SpO₂, tri giác
- Phòng ngừa co thắt thanh quản, tụt oxy, tắc đàm
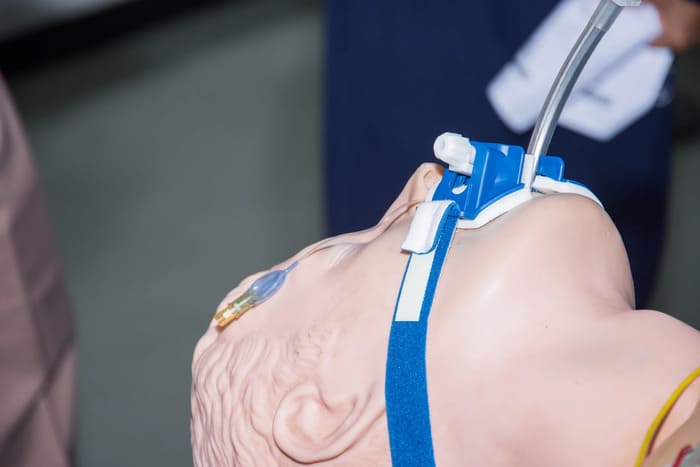
Việc thực hiện kỹ thuật đặt nội khí quản trong phòng mổ cần tuân theo quy trình chuẩn nhằm đảm bảo tính an toàn và hiệu quả
Những biến chứng có thể gặp khi đặt nội khí quản
Dù là một kỹ thuật thường quy, đặt nội khí quản vẫn có thể gây ra biến chứng nếu thực hiện không đúng kỹ thuật hoặc không có sự chuẩn bị đầy đủ.
Biến chứng tức thời
- Chấn thương răng, niêm mạc họng, dây thanh, thanh quản.
- Thiếu oxy, ngừng tim do thao tác kéo dài hoặc nhiều lần đặt thất bại.
- Đặt nhầm vào thực quản, gây hít sặc dịch dạ dày.
- Co thắt thanh môn, phù nề thanh quản gây khó thở hoặc tắc nghẽn đường thở.
Biến chứng muộn
- Viêm phổi do hít sặc (aspiration pneumonia).
- Tổn thương khí quản, hình thành sẹo gây hẹp khí quản.
- Khàn tiếng, viêm thanh quản kéo dài, có thể do tổn thương dây thanh âm.
Lựa chọn theo học ngành Y khoa – Điều dưỡng tại VinUni
Qua bài viết, chúng ta có thể thấy rằng kỹ thuật đặt nội khí quản tại phòng mổ là một trong những kỹ năng nền tảng, quan trọng bậc nhất trong thực hành lâm sàng, đòi hỏi sự phối hợp giữa kiến thức chuyên môn, kỹ năng thao tác và tinh thần trách nhiệm cao. Đây cũng chính là những yếu tố mà sinh viên ngành Y cần được đào tạo bài bản và thực hành nghiêm túc ngay từ những năm đầu tiên của chương trình học. Vì vậy, việc lựa chọn một môi trường giáo dục y khoa toàn diện là bước khởi đầu không thể thiếu cho bất kỳ ai muốn theo đuổi con đường trở thành bác sĩ hoặc điều dưỡng chuyên nghiệp trong tương lai.
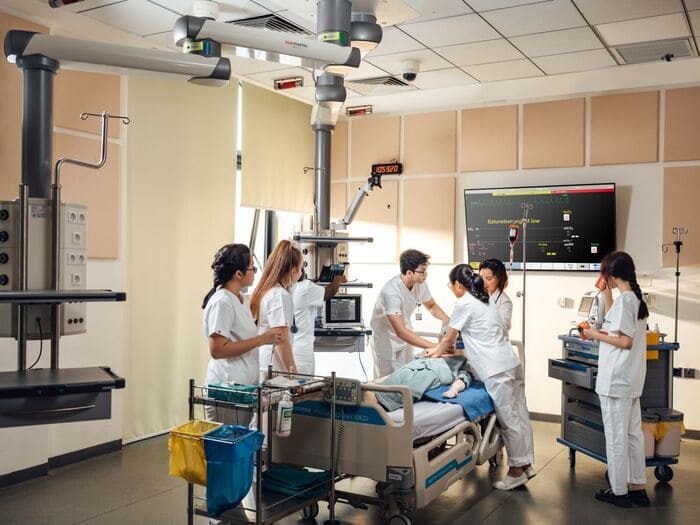
Theo học Y khoa – Điều dưỡng tại VinUni, sinh viên được trang bị toàn diện để trở thành chuyên gia y tế tương lai
Tại Viện Khoa học Sức khỏe của Trường Đại học VinUni, sinh viên ngành Bác sĩ Y khoa không chỉ được học tập về các kỹ thuật y khoa tiên tiến như đặt nội khí quản mà còn được rèn luyện một cách toàn diện theo ba trụ cột: Chuyên môn lâm sàng, tính chuyên nghiệp và năng lực nghiên cứu. Chương trình được thiết kế bởi đội ngũ chuyên gia từ VinUni và các đối tác chiến lược như Đại học Pennsylvania – trường y danh tiếng toàn cầu. Sinh viên sẽ có cơ hội học hỏi trực tiếp từ các giảng viên giàu kinh nghiệm, được thực hành trong môi trường bệnh viện thực tế, rèn luyện khả năng phản ứng trong các tình huống khẩn cấp và nâng cao khả năng chăm sóc người bệnh một cách toàn diện cả về thể chất lẫn tinh thần.
Bên cạnh ngành bác sĩ, chương trình Cử nhân Điều dưỡng tại VinUni cũng đào tạo sinh viên thành những chuyên gia chăm sóc sức khỏe toàn diện. Trong các kỹ thuật như đặt nội khí quản, điều dưỡng giữ vai trò phối hợp quan trọng để đảm bảo an toàn cho bệnh nhân. Với chương trình chuẩn quốc tế do VinUni và Đại học Pennsylvania đồng thiết kế, sinh viên được trang bị đầy đủ kỹ năng chuyên môn, tư duy phản biện và khả năng ứng phó trong nhiều bối cảnh, từ bệnh viện đến cộng đồng.
Xem thêm bài viết: U tuyến giáp thể nhú người bệnh sống được bao lâu, điều trị như thế nào?











![Chính sách phát triển năng lượng mặt trời mái nhà [Cập nhật 2026]](https://vinuni.edu.vn/wp-content/uploads/2026/02/chinh-sach-phat-trien-nang-luong-mat-troi-1.jpg)
