Trong gây mê và hồi sức cấp cứu, kiểm soát đường thở là kỹ năng tối quan trọng, mang ý nghĩa sống còn đối với người bệnh. Đường thở khó, dù là dự đoán trước hay không thể dự đoán, đều có thể gây nên những biến chứng nghiêm trọng như hạ oxy máu, tổn thương não hoặc tử vong nếu không được xử trí kịp thời. Chính vì vậy, việc xây dựng và tuân thủ phác đồ kiểm soát đường thở khó là một trong những yếu tố bắt buộc trong đào tạo và thực hành lâm sàng của bác sĩ gây mê và đội ngũ hồi sức cấp cứu.
Xây dựng và tuân thủ phác đồ kiểm soát đường thở khó là yêu cầu bắt buộc trong đào tạo và thực hành của bác sĩ gây mê và hồi sức cấp cứu
Định nghĩa và phân loại đường thở khó
Đường thở khó là tình huống lâm sàng trong đó bác sĩ gặp khó khăn khi:
- Mở đường thở (thông khí qua mặt nạ),
- Đặt nội khí quản,
- Hoặc cả hai.
Phân loại đường thở khó thường chia thành:
- Đường thở khó dự đoán trước: Có dấu hiệu nhận biết qua thăm khám (Mallampati, tầm vận động cổ, cấu trúc hàm…),
- Đường thở khó không thể dự đoán trước: Phát hiện trong quá trình gây mê,
- Đường thở khó cấp cứu: Cần can thiệp ngay lập tức do tình trạng nguy kịch.
Trong bối cảnh cấp cứu và gây mê, việc không thể kiểm soát đường thở đúng cách có thể dẫn đến hậu quả nghiêm trọng. Do đó, một phác đồ chặt chẽ, theo trình tự khoa học là điều bắt buộc để ứng phó hiệu quả.
Các bước trong phác đồ kiểm soát đường thở khó
Phác đồ kiểm soát đường thở khó được chia thành ba giai đoạn chính tương ứng với các mức độ khó khăn và thất bại trong đặt nội khí quản và thông khí.
Phác đồ 1: Đảm bảo an toàn trong gây mê
Mục tiêu: Chủ động kiểm soát đường thở an toàn trước khi bệnh nhân mất phản xạ bảo vệ.
Các bước thực hiện:
- Đánh giá tiên lượng đường thở khó:
- Sử dụng các thang điểm như Mallampati, thyromental distance, khả năng há miệng,…
- Xác định yếu tố nguy cơ đường thở khó: Béo phì, bất thường giải phẫu, giới hạn vận động cổ…
- Lập kế hoạch và chuẩn bị thiết bị:
- Dự trù các phương án thay thế: Mặt nạ thanh quản (Laryngeal Mask Airway – LMA), thiết bị soi thanh quản có màn hình (video laryngoscope), ống nội soi mềm (fiberoptic scope), ống dẫn đường (bougie),…
- Kiểm tra thiết bị oxy, máy hút, thuốc giãn cơ, thuốc mê.
- Khởi mê nhanh có kiểm soát (Rapid Sequence Induction – RSI):
- Sử dụng thuốc mê và giãn cơ tác dụng nhanh.
- Tránh bóp bóng trước khởi mê nếu không cần thiết để giảm nguy cơ trào ngược.
- Thông khí qua mặt nạ nếu cần: Duy trì áp lực đỉnh hô hấp (Pmax) ≤ 20 cmH₂O để hạn chế chướng hơi dạ dày.
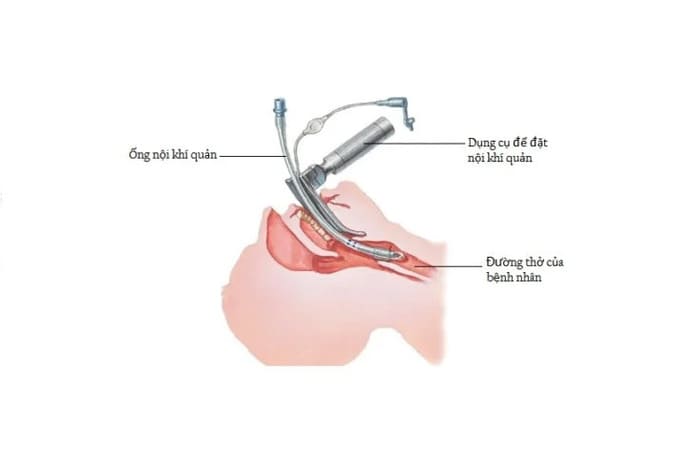
- Đặt ống nội khí quản:
- Thực hiện tối đa 2 lần với đèn soi thanh quản (truyền thống hoặc có hỗ trợ hình ảnh).
- Nếu thất bại, mời bác sĩ có kinh nghiệm hơn thực hiện lần 3.
- Xác nhận vị trí nội khí quản và tiếp tục can thiệp/phẫu thuật nếu đặt thành công: Nếu thất bại → chuyển sang Phác đồ 2.
Phác đồ 2: Đặt nội khí quản thất bại – Vẫn duy trì được thông khí
Mục tiêu: Duy trì oxy hóa và tìm cách thay thế để đặt đường thở an toàn.
Các bước thực hiện:
- Xác nhận thất bại đặt nội khí quản:
- Đã thực hiện 2–3 lần đặt không thành công.
- Không cố gắng lặp lại nhiều lần để tránh chấn thương đường thở.
- Gọi hỗ trợ chuyên gia gây mê hoặc nhóm kiểm soát đường thở.
- Duy trì oxy bằng các phương tiện hỗ trợ: Mặt nạ oxy áp lực dương (mask), LMA hoặc thông khí qua mặt nạ.
- Áp dụng các phương án thay thế để đặt nội khí quản:
- Đổi lưỡi đèn soi (ví dụ McCoy).
- Sử dụng video laryngoscope.
- Đặt lại với sự hỗ trợ của bougie.
- Dùng ống nội soi mềm (qua mũi hoặc miệng).
- Đặt LMA và thông khí tạm thời.
- Nhờ bác sĩ có tay nghề cao thực hiện.
- Nếu đặt nội khí quản thành công → tiếp tục phẫu thuật. Nếu thất bại → chuyển sang Giai đoạn 3.
Giai đoạn 3: Không thể đặt nội khí quản – Không thể thông khí (CICO)
Đây là tình huống cấp cứu nguy hiểm nhất – CICO (Cannot Intubate – Cannot Oxygenate).
Mục tiêu: Thiết lập đường thở khẩn cấp để duy trì oxy hóa và tuần hoàn.
Các bước thực hiện:
- Xác định tình trạng “không thể đặt nội khí quản – không thể thông khí”:
- Không đặt được nội khí quản.
- Không thể thông khí qua mặt nạ hoặc LMA.
- SpO₂ (độ bão hòa oxy trong máu) giảm nhanh, bệnh nhân nguy cơ ngưng tim.
- Đảm bảo:
- Oxy 100%.
- Loại trừ co thắt thanh môn nếu nghi ngờ.
- Đảm bảo giãn cơ đầy đủ (nếu chưa thực hiện).
- Chuẩn bị mở đường thở khẩn cấp:
- Đánh giá vùng cổ trước.
- Chuẩn bị các dụng cụ phẫu thuật hoặc kim chọc khí quản.
- Can thiệp khẩn cấp:
- Nếu còn mạch:
- Thực hiện chọc kim khí quản qua màng giáp nhẫn (needle cricothyrotomy) → nối với oxy áp lực cao.
- Hoặc mổ mở khí quản/phẫu thuật mở màng giáp nhẫn (surgical cricothyrotomy) tùy kỹ năng và thiết bị.
- Nếu không còn mạch: Ngưng cấp cứu và tiến hành hồi sinh tim phổi (Cardiopulmonary Resuscitation – CPR).
- Nếu còn mạch:
- Sau khi thiết lập đường thở tạm thời → cân nhắc chuyển tuyến phẫu thuật mở nội khí quản chính thức.
Phác đồ kiểm soát đường thở khó gồm ba giai đoạn, tương ứng với mức độ tăng dần của khó khăn trong đặt nội khí quản và thông khí
Vai trò của đội ngũ y tế và chuẩn bị trước khi gây mê
Một trong những yếu tố then chốt để tăng tỷ lệ thành công trong kiểm soát đường thở khó là chuẩn bị kỹ lưỡng và đào tạo chuyên sâu cho đội ngũ y tế. Các nội dung chuẩn bị bao gồm:
- Đánh giá tiền mê đầy đủ: Sàng lọc và phân loại nguy cơ đường thở khó bằng các công cụ chuyên biệt như Mallampati, thyromental distance, khả năng vận động cổ,…
- Huấn luyện kỹ năng kiểm soát đường thở: Bao gồm thao tác đặt nội khí quản với các kỹ thuật khác nhau, sử dụng thiết bị hỗ trợ như LMA, bougie, video laryngoscope và kỹ thuật mở đường thở khẩn cấp.
- Chuẩn bị đầy đủ thiết bị chuyên dụng: Đảm bảo sẵn sàng các loại đèn soi thanh quản, ống nội soi mềm, LMA, bougie, kim chọc khí quản và các phương tiện hỗ trợ thông khí.
- Tổ chức và giao tiếp nhóm hiệu quả: Xác định vai trò từng thành viên trong đội gây mê – hồi sức, gọi hỗ trợ đúng thời điểm và đảm bảo phối hợp nhịp nhàng trong mọi tình huống khẩn cấp.
Lựa chọn VinUni để theo học ngành Y khoa – Điều dưỡng chất lượng cao
Việc nắm vững phác đồ kiểm soát đường thở khó không chỉ là kỹ năng cần thiết trong thực hành lâm sàng mà còn là minh chứng cho sự chuẩn bị chuyên môn toàn diện của một người bác sĩ trong môi trường thực tế. Tại Trường Đại học VinUni, chương trình Bác sĩ Y khoa được xây dựng dựa trên nền tảng lâm sàng vững chắc, tính chuyên nghiệp và tư duy nghiên cứu hiện đại. Sinh viên không chỉ học cách xử trí đường thở khó theo đúng phác đồ, mà còn được rèn luyện tư duy phản biện, tinh thần trách nhiệm và sự nhạy bén trong các tình huống cấp cứu sinh tử.
Liên kết chặt chẽ giữa thực hành và nghiên cứu giúp sinh viên Y khoa tại VinUni phát triển một cách toàn diện. Khi bước vào môi trường học tập tại Viện Khoa học Sức khỏe của VinUni, sinh viên được dẫn dắt bởi đội ngũ giảng viên ưu tú và có cơ hội tiếp cận với công nghệ hiện đại, mô hình mô phỏng và các ca lâm sàng thực tế. Bên cạnh đó, tư duy đổi mới và văn hóa hợp tác quốc tế giúp sinh viên có cái nhìn toàn cầu, sẵn sàng đối mặt với thách thức y tế trong và ngoài nước – một nền tảng lý tưởng cho những ai theo đuổi nghề bác sĩ với tinh thần nhân văn và khát vọng dẫn đầu.
Sinh viên ngành Y và Điều dưỡng tại VinUni được chuẩn bị hành trang để trở thành đội ngũ y tế chủ lực, đóng vai trò quan trọng trong việc chăm sóc cộng đồng
Không chỉ bác sĩ, mà những người làm điều dưỡng cũng đóng vai trò không thể thiếu trong kiểm soát đường thở và hỗ trợ xử trí cấp cứu. Tại VinUni, chương trình Cử nhân Điều dưỡng hợp tác chiến lược cùng Đại học Pennsylvania, mở ra cơ hội phát triển sự nghiệp đa chiều cho sinh viên. Từ bệnh viện đến cộng đồng, từ chăm sóc trực tiếp đến tham gia vào các tình huống khẩn cấp, sinh viên điều dưỡng tại VinUni được đào tạo để trở thành lực lượng y tế tiên phong, góp phần bảo vệ và nâng cao sức khỏe cộng đồng một cách bền vững và nhân ái.
Xem thêm bài viết: U tuyến giáp thể nhú người bệnh sống được bao lâu, điều trị như thế nào?










![Chính sách phát triển năng lượng mặt trời mái nhà [Cập nhật 2026]](https://vinuni.edu.vn/wp-content/uploads/2026/02/chinh-sach-phat-trien-nang-luong-mat-troi-1.jpg)

